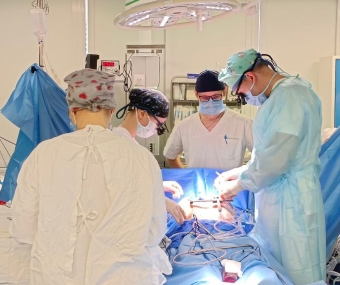
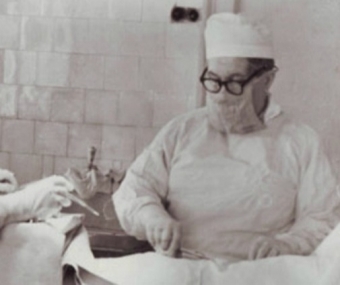
В 2009 году при участии тогда еще 29-летнего врача Алексея Барышникова в Челябинской области была проведена первая трансплантация почки. Сегодня Алексею Алексеевичу 34 и он, практикующий сосудистый хирург — главный трансплантолог региона, руководитель областного Центра трансплантологии. Накануне нового этапа в развитии южноуральской медицины — возможности совершать трансплантацию печени — Алексей Барышников рассказал "Хорошим новостям" о том, как формируется лист ожидания реципиентов для пересадки, почему муж не может стать донором для жены, и что такое "презумпция согласия" по-русски.
Алексей, скажите, это правда, что можно почку вырезать у человека за пару часов? Все эти ужасные случаи, которые тиражируют в интернете, когда якобы человек пропал, а потом очнулся в парке без почки и со швом на боку — это возможно?
— Нет, это нереально. Только на донорском этапе, о котором вот вы меня и спросили, участвует несколько специалистов. То есть нам надо полностью обследовать донора: сделать УЗИ, ЭХО, взять анализы. Потом нужно отправить кровь донора в лабораторию генетического типирования, где проводится подбор донора и реципиента. А уже потом его, реципиента, начинает обследовать целый консилиум врачей: неврологи, ЛОРы, гастроэнтерологи, челюстно-лицевые врачи и так далее.

Как правило, операция по трансплантации (она идет не так долго, как все подготовительные процедуры) проводится ночью. Это связанно с тем, что заниматься донором начинают утром, и уже ближе к ночи все готово к операции. И, повторюсь, трансплантология — это мультидисциплинарная процедура. Здесь участвуют и нефрологи, и врачи диализа, и реаниматологи, и сосудистые хирурги. Именно поэтому в Челябинской области организовали наш Центр, в него входят специалисты из разных областей медицины.
А почему донорство считается самым сложным в трансплантологии?
— Количество трансплантаций в России гораздо меньше, чем в Европе или США, и связано это с тем, что у нас мало родственного донорства. То есть, когда один кровный родственник становится донором для другого. В 2009 году наша первая пересадка почки была как раз от одной сестре к другой. Но такой практики мало, хотя она разрешена. Больше практикуется донорство посмертное.
Что значит "разрешена" понятно, но что же тогда запрещено?
— Опять же сравню с заграницей. Там практикуется некий семейный обмен. То есть, например, члены одной семьи могут быть донорами для другой. Или, скажем, человек может просто взять и пожертвовать почку кому-то. В России это запрещено законом. Это делается для того, чтобы избежать коррупционных моментов в развитии трансплантологии. Разрешено только родственное донорство, о котором я уже сказал. То есть муж жене отдать почку не может (хотя она вряд ли и подойдет, нужно пройти ряд обследований и сдать анализы), потому что они хоть и родственники, но не по крови.
А если человек хочет быть донором? Пусть не при жизни, но потом? То есть, если он, например, подпишет некую бумагу о том, что в случае чего, хочет быть донором, не кому-то конкретно отдать свою почку, а в принципе, то, что тогда?
— По закону в Российской Федерации действует презумпция согласия. То есть если вы прижизненно с нотариусом не написали бумагу, что вы отказываетесь быть донором после смерти, то презумпция "после того как" автоматически вступает в силу. Более того, если родственники или юристы эту бумагу не принесли в больницу, не проинформировали учреждение, где пациент умер, то считается, что пациент этот согласен на донорство. То есть любой погибший человек согласен априори. Презумпция согласия действует в половине стран мира. Во второй половине действует презумпция несогласия.
Наверняка не всем нашим читателям сейчас очевидно, что вы говорите только о пересадке почек и спасении жизней людей на диализе. Верно, речь идет только об этой области трансплантологии?
— Да, правильно. В Центре трансплантологии с 2009 года проведено уже более 70 операций по пересадке почек. Я лично провел около 40 из них. В этом году мы планируем начать проводить операции по пересадке печени. Приедут специалисты из Москвы, а мы несколько первых операций, скорее всего, будем только ассистировать. Не будет такого, что в один прекрасный день мы возьмем и сами начнем тренироваться на пациентах, нет, конечно. Это нормальная практика, когда специалисты в той или иной области приезжают в регион, где только планируется внедрение новой практики, новых технологий.
Уже знаете, кто будет первым реципиентом в Челябинской области?
— Как раз сейчас формируется лист ожидания. Но мы сталкиваемся с так называемыми "врачебными тормозами". К сожалению, не все гастроэнтерологи с энтузиазмом направляют пациентов на трансплантацию. Мы бросили клич по области — направляйте к нам пациентов, говорим об этом на всех конференциях в том числе. И мы понимаем, что по статистике, в регионе около 50-60 человек, которым нужна трансплантация печени. Но врачи не направляют их к нам, а пациенты, естественно, сами о такой необходимости не знают. Для гастроэнтеролога это лишние проблемы, и, как в любой профессии, есть врачи, которые хотят работать, а есть те, которые не хотят. Пациентом же надо заниматься, это ведь, как правило, тяжелые больные, много сил отнимают, обследования им нужно делать. Причем с точки зрения такого врача, он пациенту как бы и не вредит, то есть клятва в силе.
И как быть?
— Прийти в ближайшее время к нам в поликлинику на обследование у гастроэнтеролога.

Вы сказали, лично провели 40 операций по пересадке почек. Какой случай из этих 40 пришел в голову прямо сейчас?
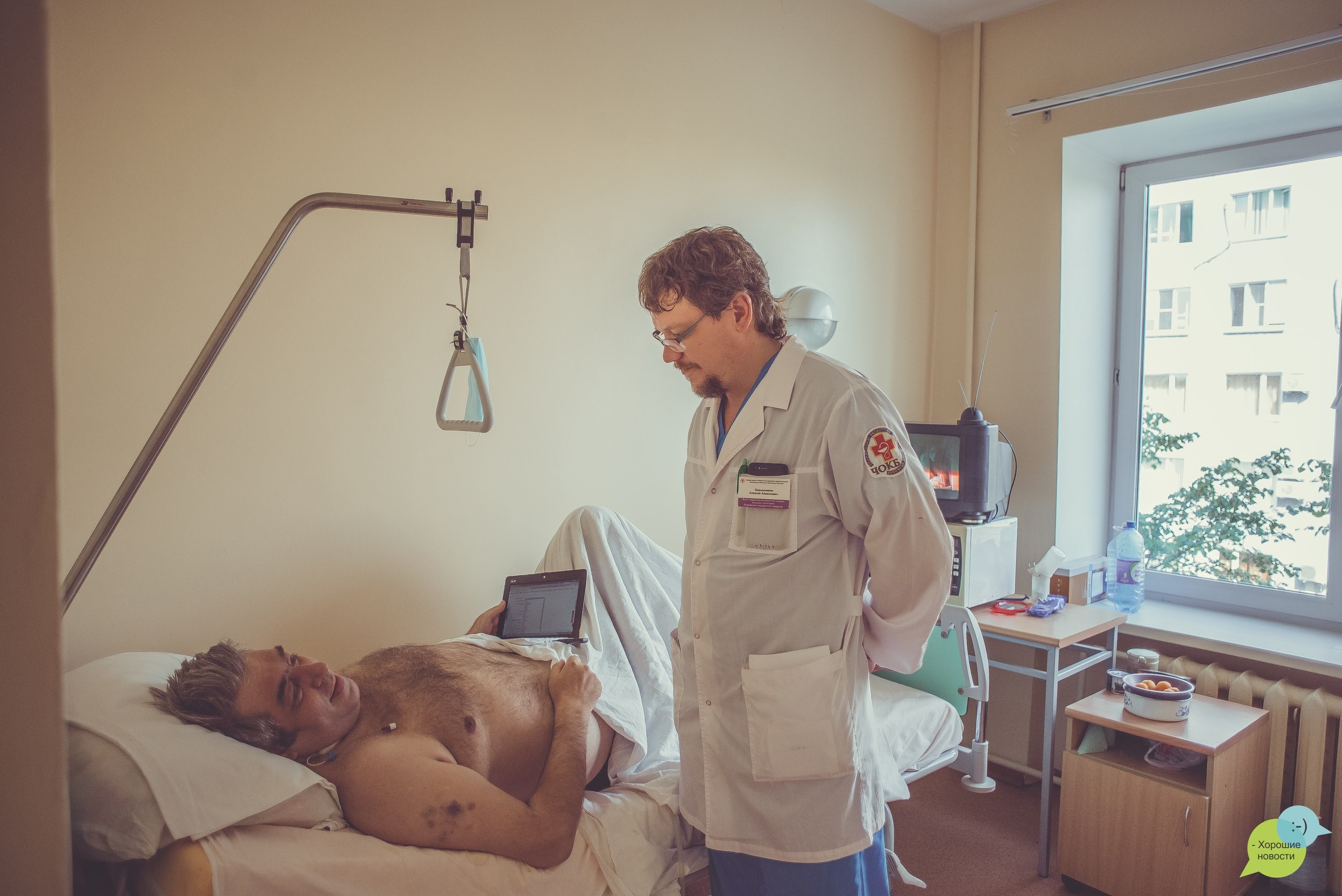
— Хм… вообще запоминаются пациенты, у которых какие-то были осложнения — это профессиональное. Те, кто быстро пошел на поправку, быстрее забываются. Но хотя вот случай, о котором много говорили этой зимой, он как раз очень хороший. Девушке, молодой маме, нужна была трансплантация почки, и она на Новый год загадала желание, чтобы ей нашли донора и сделали операцию. И сбылось желание буквально к середине января. Я ее сам оперировал. Причем случай был непростой, мы готовились к осложнениям, а прошло все, тьфу-тьфу, как по маслу. Тут еще надо понимать, что у человека ослаблен иммунитет, его практически нет после пересадки почки. И если после обычной операции швы снимаются примерно на седьмые сутки, то у наших пациентов мы снимаем швы примерно через три недели.
Или вот сейчас у нас лежит мужчина уже после операции, тоже долго очень поправляется. Мы переживаем за него, мужчина хороший очень. У него ожирение, он весит 135 килограммов, и вам любой хирург скажет, что в принципе тяжело оперировать человека с таким весом. Так вот у него раны долго заживают. Но, тем не менее, двигается все в лучшую сторону, хоть и медленно.
Скажите, Алексей, как в Центр трансплантологии подбирается персонал — также кропотливо, как орган для реципиента?
— Да, примерно также трепетно. Сосудистых хирургов не так много по сравнению с хирургами общей практики. Это факт, я сейчас не пытаюсь кокетничать и казаться лучше, и общих хирургов очень уважаю. Так вот когда к нам приходит врач ординатор, практически сразу видно, интересно ему работать или нет. И если ординатор мне говорит, что вот время уже два часа, у меня рабочий день закончен, то, скорее всего, он в коллективе не приживется. Хирургу в принципе, и особенно начинающему, должно быть интересно то, чем он занимается, он должен постоянно читать. Сегодня нужно постоянно развиваться, ведь и медицина развивается с каждым днем все быстрее. Как только человеку перестало быть интересно или если ему вдруг показалось, что он все знает — это профессиональный провал.

Хочется верить, что у каждого врача есть принципы. Какие профессиональные принципы у вас лично и чего вы ждете от хирургов-коллег?
— Ну, наверно, главный принцип в том, что пациент должен все знать. Пациента надо информировать. Бывает, люди работают по принципу — я прооперировал и все, что там дальше с пациентом будет — не мое дело. Это не правильно. Нужно говорить обо всех рисках, обо всех возможных исходах, процентах. Честным надо быть. Когда ты начинаешь "разливать мед" и убеждать пациента согласиться на операцию, мол, все в итоге будет чудесно и прекрасно, ты берешь грех на душу, обманываешь его. Больной должен все знать. Ему будет страшно, но он будет готов ко всему. А вот если врач ничего не скажет, а потом возникнут какие-то осложнения, будет хуже. Если, например, на третий день пребывания больного в реанимации врачу придется посмотреть ему в глаза и столкнуться с вопросом "Доктор, как же так, вы же говорили, что...", то врачу придется придумывать что-то, объяснять и, может быть, даже врать. Это несерьезно, так не должно быть.
Скажите, вот все пациенты боятся операции, это понятно, а боится ли доктор?
— И самому хирургу нужно немного бояться. Я, честно сказать, не тороплюсь доверять тем хирургам, которые мне говорят, мол, эта операция легкая, ее будет просто сделать. Или когда они больному говорят: "Мы вам сделаем операцию в лучшем виде, все будет великолепно, никаких рисков нет, не волнуйтесь". Так не бывает, чтобы рисков не было. И каждый хирург это знает. И каждый хирург всегда должен немного бояться.
Фотографии: Никита Тимаков.